【在家離世】在家離世會變凶宅嗎?

在香港,末期病患於居處因病自然離世,法律與地產市場上皆定義為「自然死亡」,是完全合法且絕對不會令層樓變凶宅,對物業價值亦沒有負面影響。
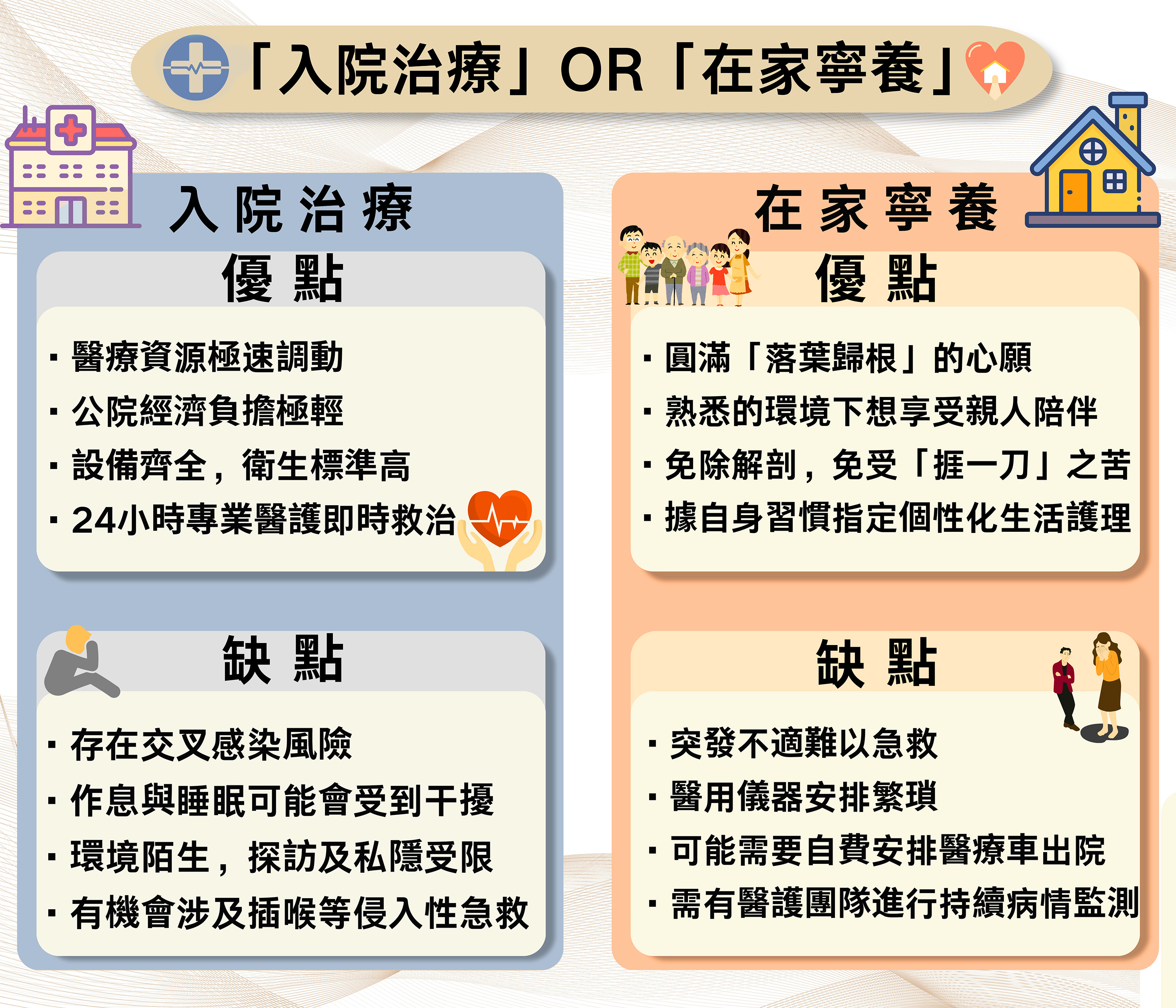
一、在家自然死亡會變凶宅嗎?香港物業定義是什麼?
不會
在香港地產市場與法律中,凶宅通常指涉及謀殺、自殺或意外等「非自然死亡」的物業。末期病患在居處因疾病自然離世,屬於自然死亡,在法律與估價上皆不屬於凶宅。 對於非自然死亡的物業,地產經紀需要根據香港地產代理監管局(EAA)二、居處離世香港法律規定:醫生上門簽發 Form 18
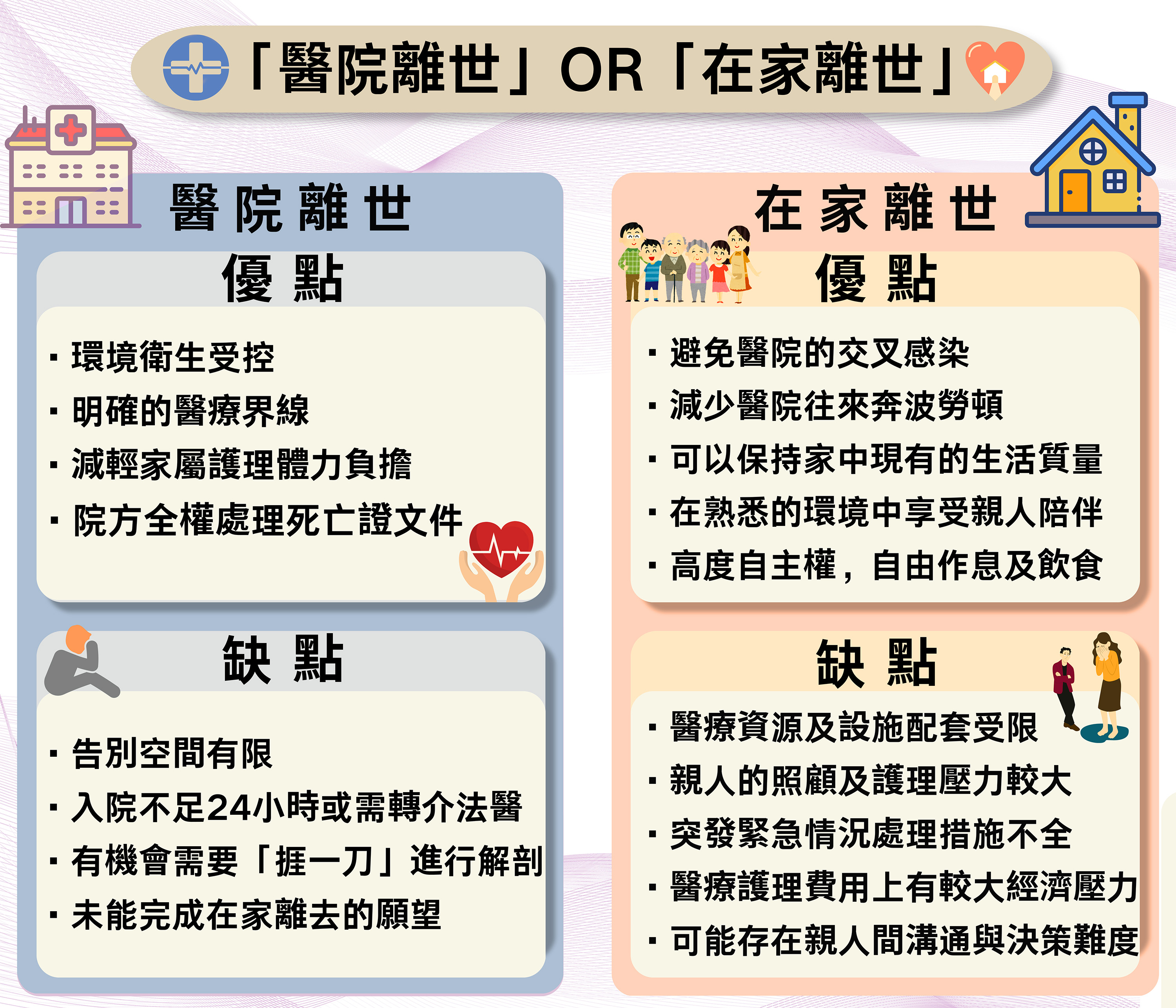
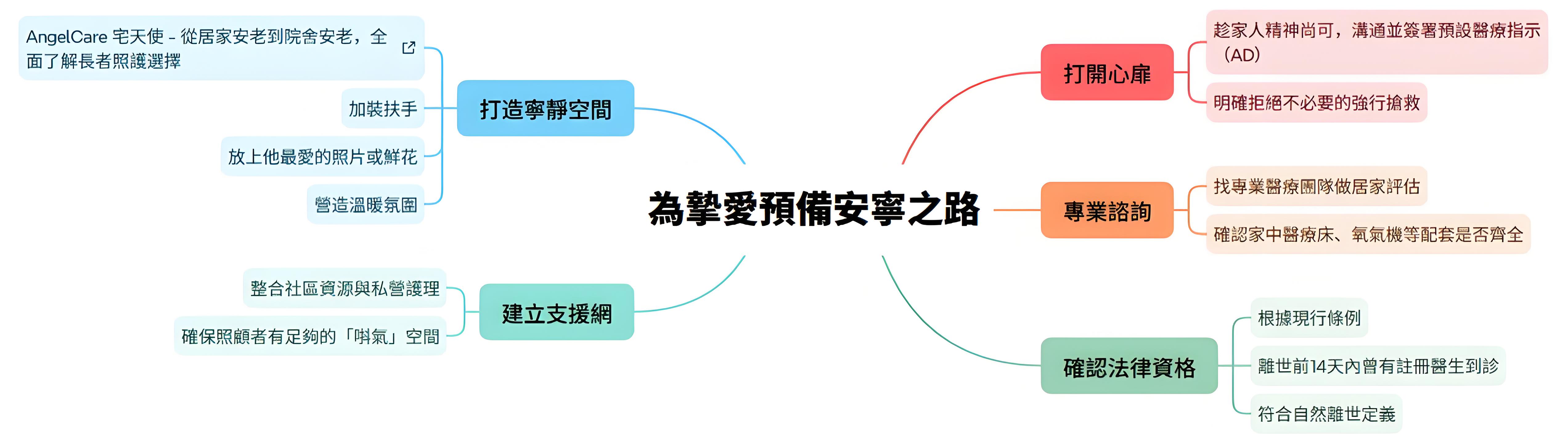
根據香港法例第174章《生死登記條例》,若逝者在離世前 14 天內曾獲註冊醫生診治,且死因明確,醫生可上門簽發合法死亡原因證明書(Form 18)。家屬憑此文件即可直接辦理死亡登記與殯儀,無需警方或法醫介入調查。
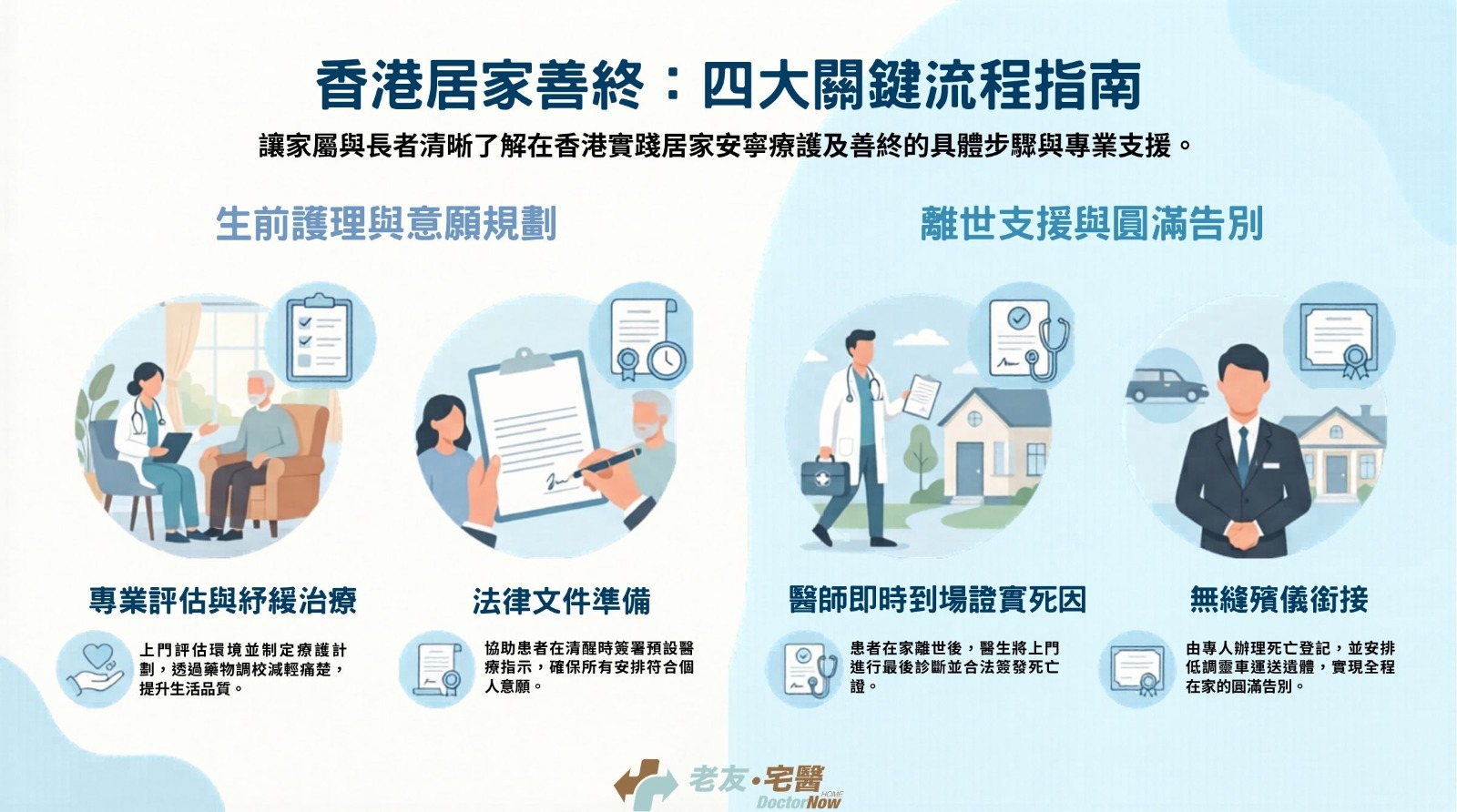
當親人在屋企走到生命終點,家屬在慌亂中往往會本能地打 999 叫救護車。 然而在法律上,若患者生前沒有參與任何有計劃的居家安寧療護,亦缺乏合資格醫生的定期到戶看診紀錄,當救護員接報到場後,依例必須將遺體送往醫院急症室。由於此時死因在法律上尚未明確,便必須交由警方介入並通知死因裁判官,遺體亦因而有機會面臨解剖與繁瑣的死因調查程序。
其實,若能提早做好醫療對接,在專業團隊的定期跟進下確認死因,臨終當下便能依法由註冊醫生到場證實死亡,無需驚動緊急救護系統。
因此,實現患者在家離世的心願,要提早參與有計劃的居家安寧療護。其最大的優點在於病患能於熟悉環境中,在家人的陪伴下走完最後一程,尊嚴離世。
四、什麼是紓緩治療:如何提升居家安寧療護的生活質素?
紓緩治療不是放棄治療,而是把焦點從「延長痛苦」轉移到「減輕痛苦」。它的目標不是延長或縮短壽命,而是減少不必要的住院,提升患者晚期的生活質素與尊嚴。
根據香港醫院管理局紓緩治療服務指引,晚期照護的重點是減少不必要的插管或無效急救,將力氣用在減輕病人的身體折磨上。許多癌症或慢性器官衰竭的長者,最後階段常受劇痛、喘氣或腹水困擾,家屬往往因為無法應對,無奈只能送親人去急症室。
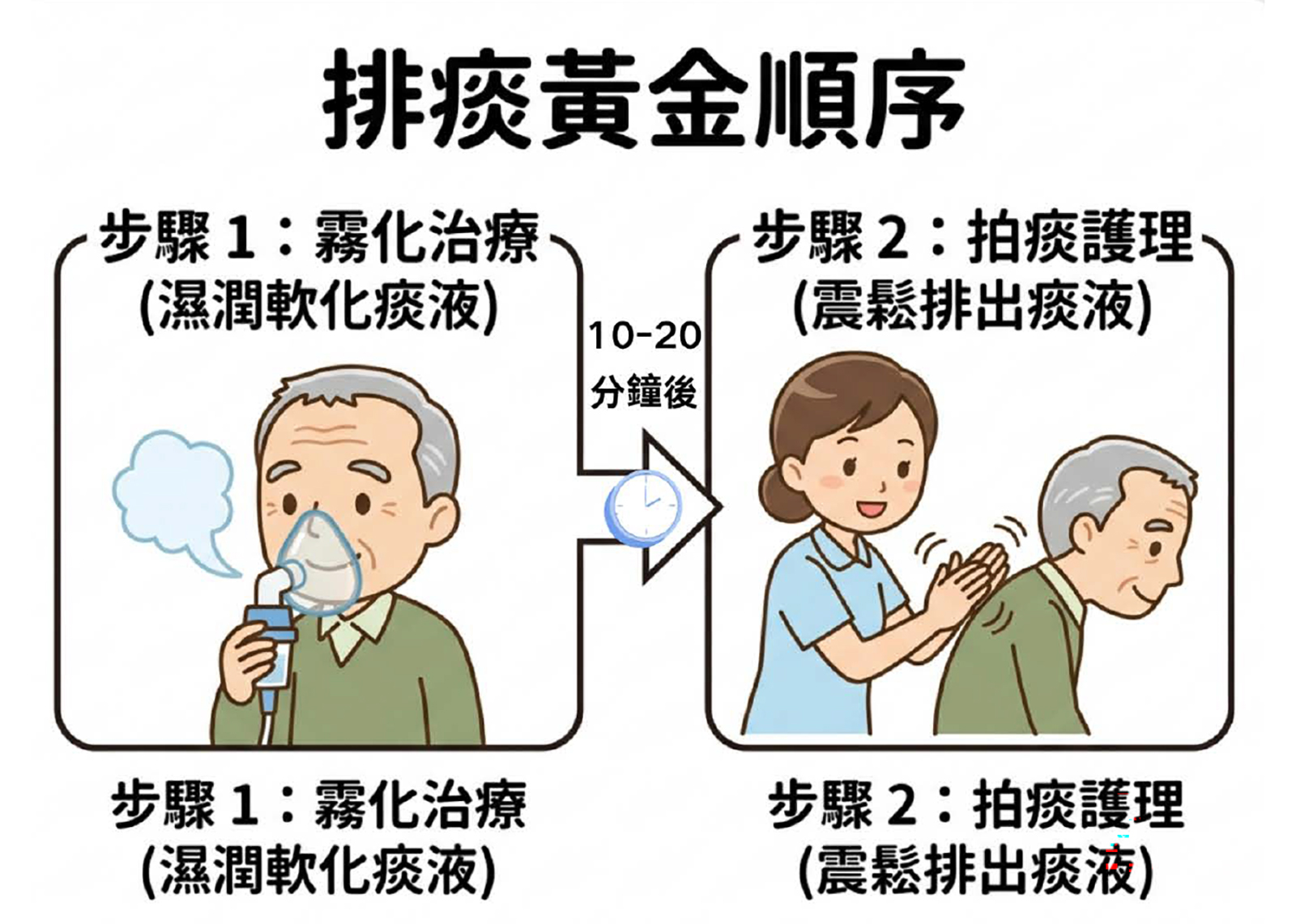
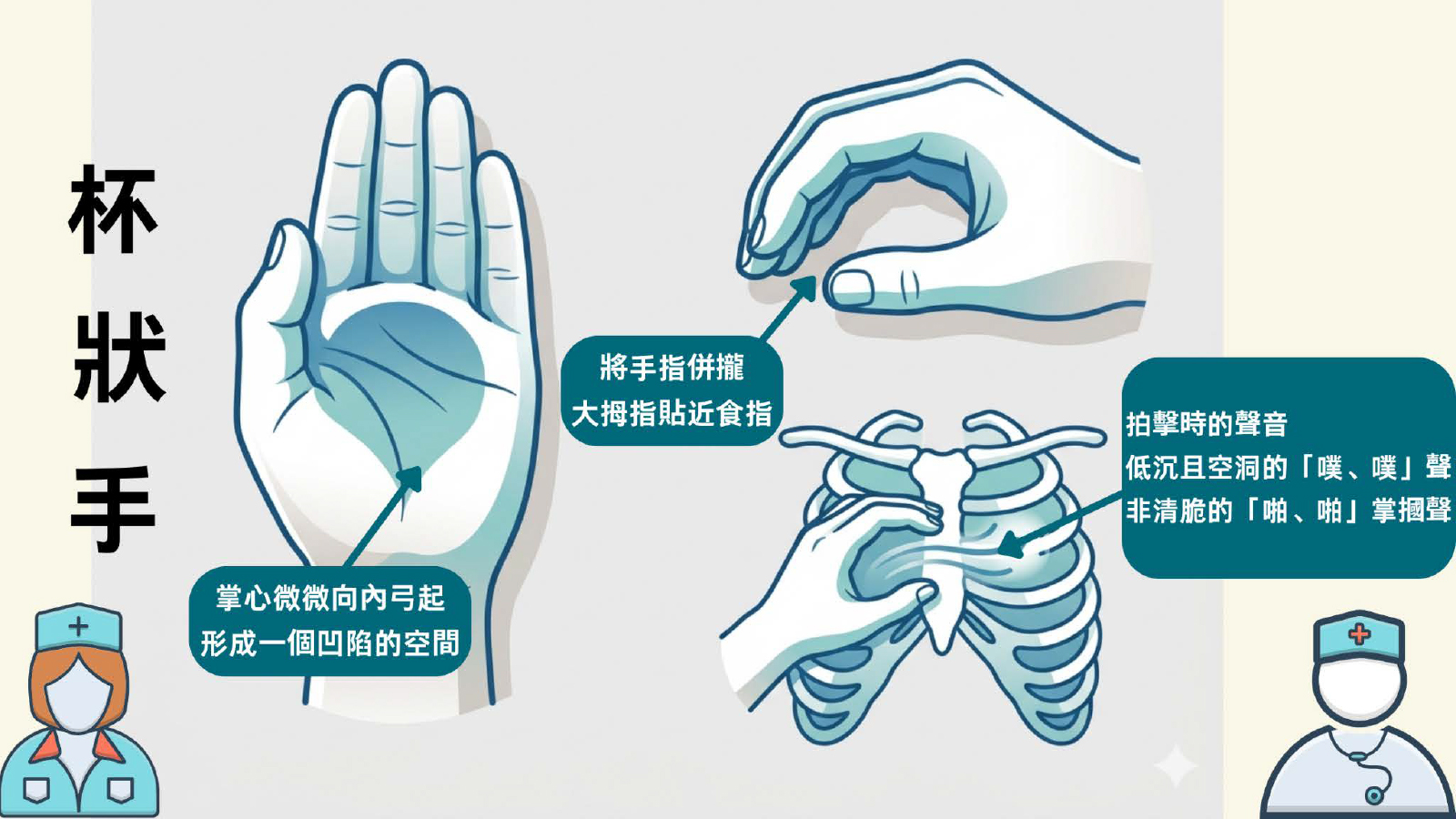
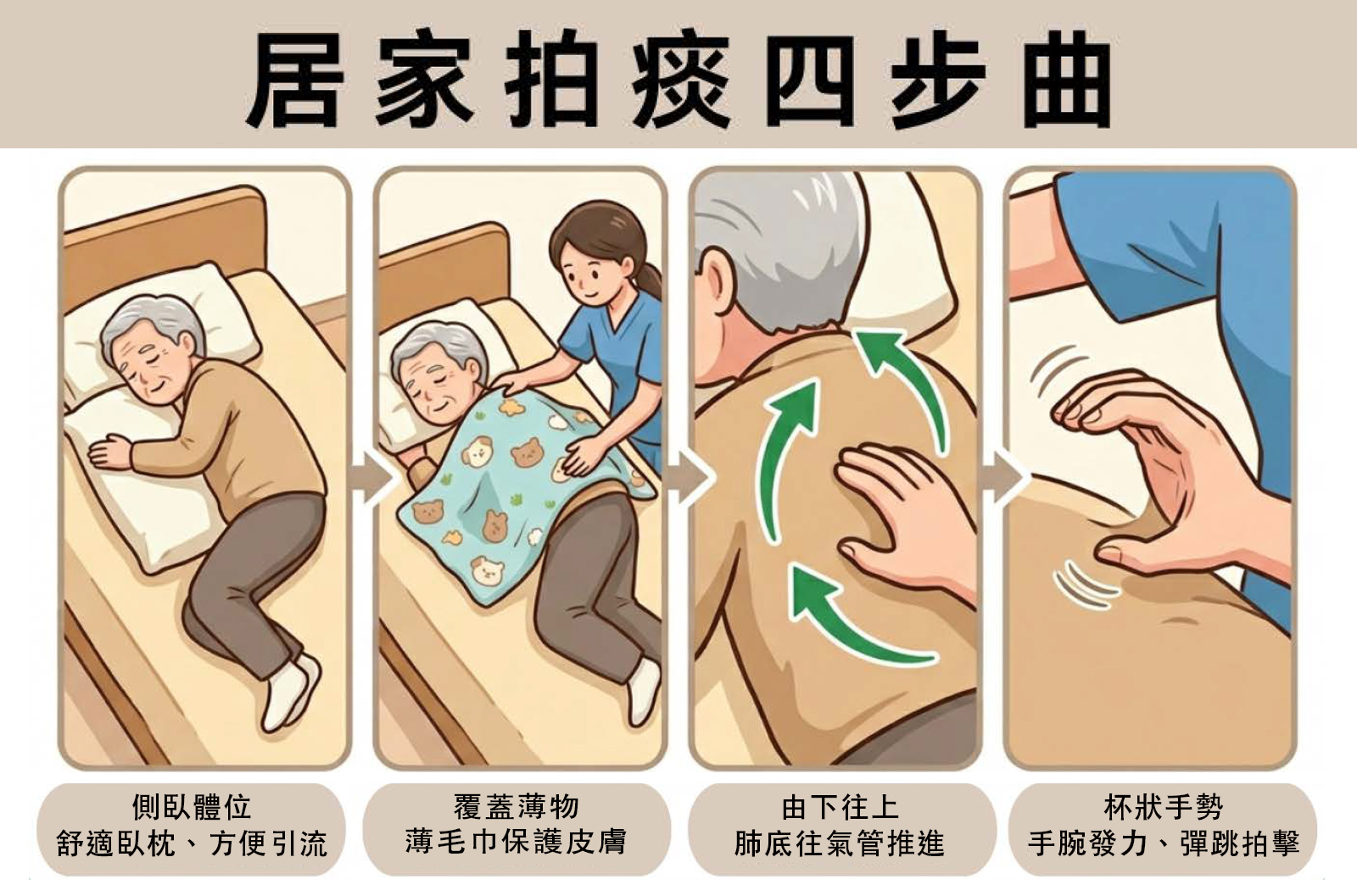
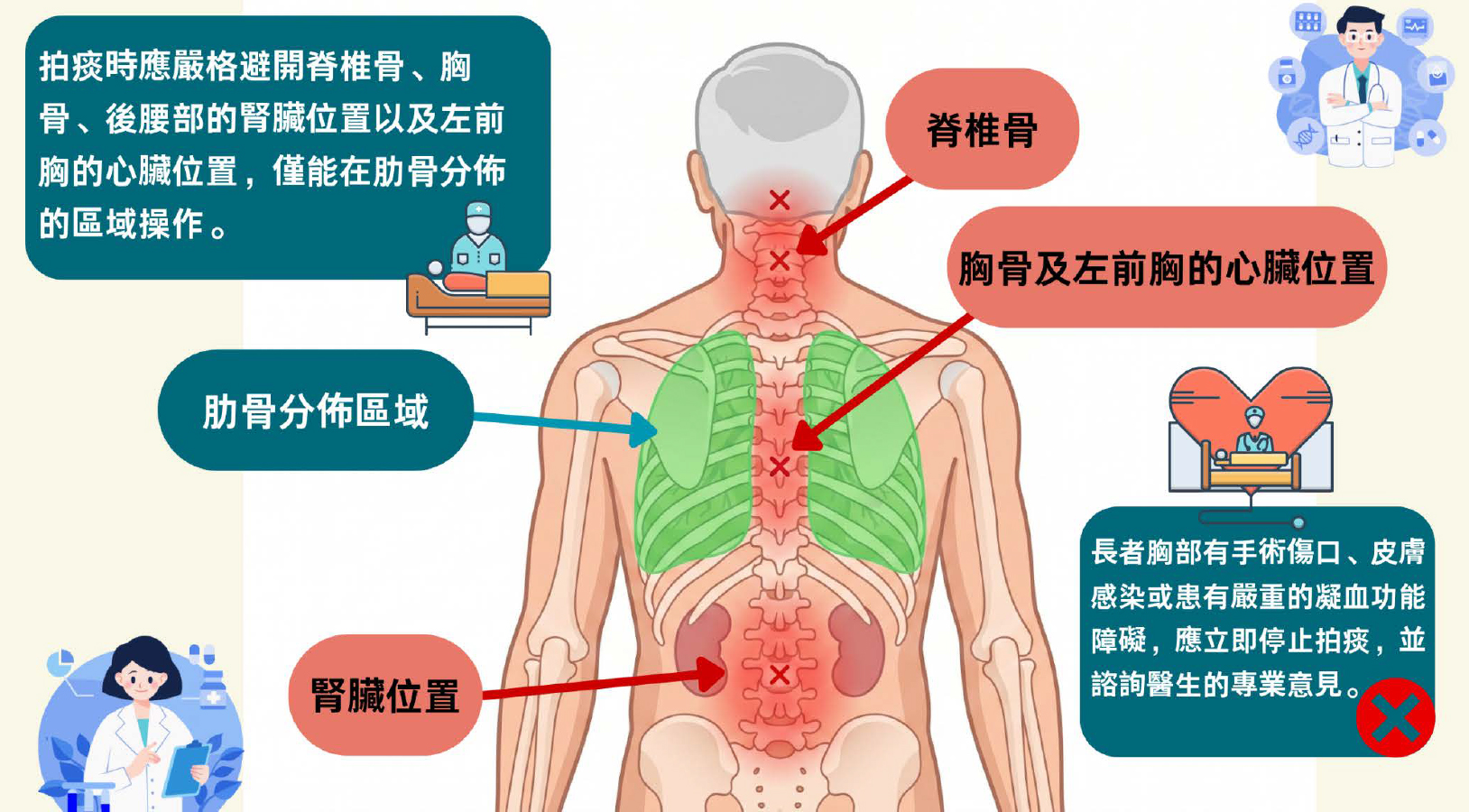
為了解決這個困局,現在的居家紓緩治療服務已經發展得非常成熟,主要由中西醫、護士及物理治療師等跨學科團隊支援。服務涵蓋了專業的傷口壓瘡護理、中風復健、上門體檢,以及最核心的藥物痛症控制。透過居家藥物管理,痛楚得到控制,長者能舒舒服服地待在熟悉的客廳裡,跟孫仔飲茶傾偈 。
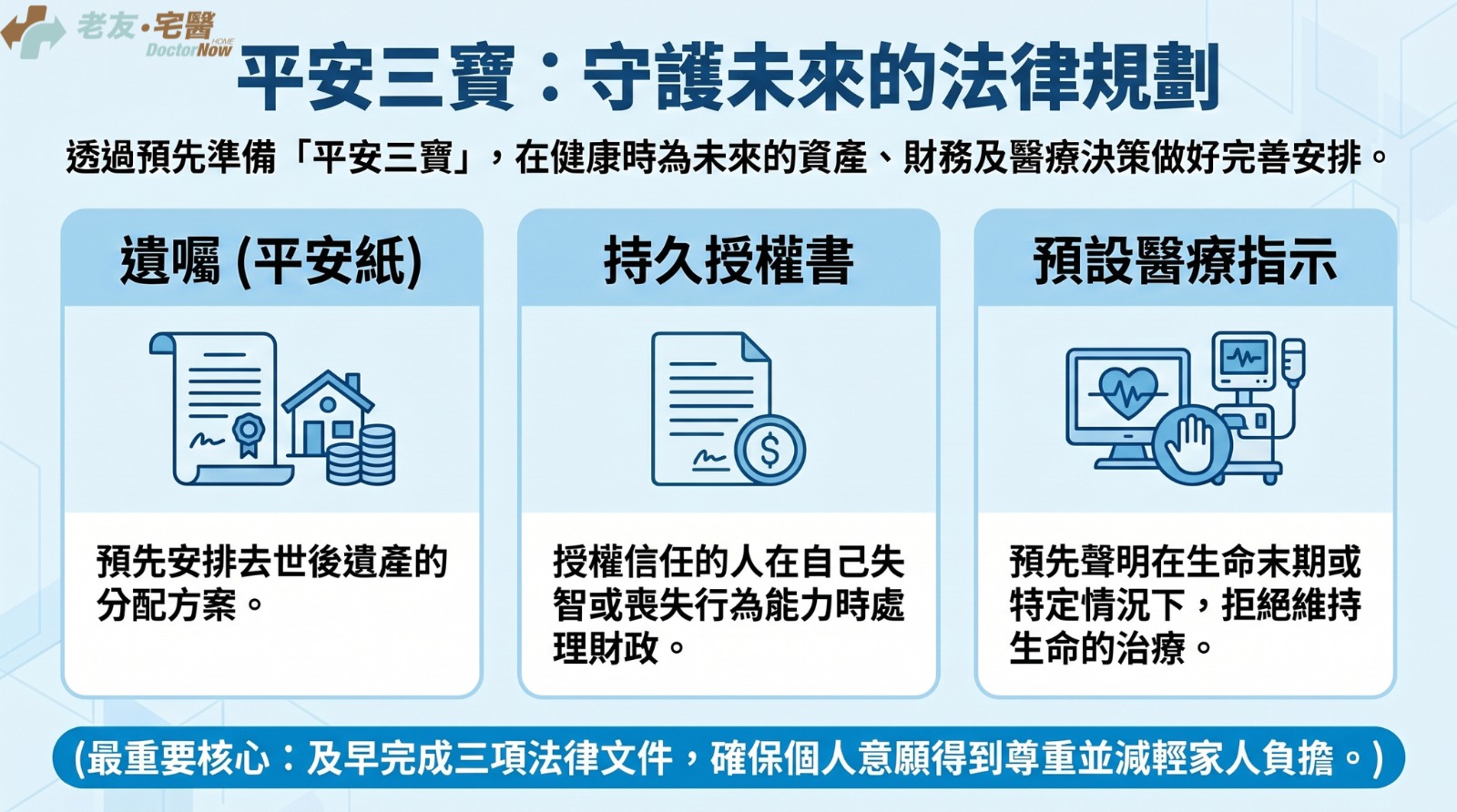
五、晚期規劃:平安三寶是什麼?
常見問題
這項服務主要針對罹患晚期癌症、末期器官衰竭(如末期心臟病、腎衰竭、晚期呼吸系統疾病)或晚期認知障礙症等無法治癒疾病的患者。只要患者及其家屬有強烈的意願希望在熟悉環境度過餘生,並且願意配合醫護團隊的定期上門診症,皆可考慮申請在家離世。
可以。租賃物業與自置物業在辦理居處離世的法律手續(如醫生簽發 Form 18)是完全相同的。然而,由於傳統觀念影響,租屋住戶在執行前需要特別考慮業主的意願與租約條款,避免日後產生糾紛。
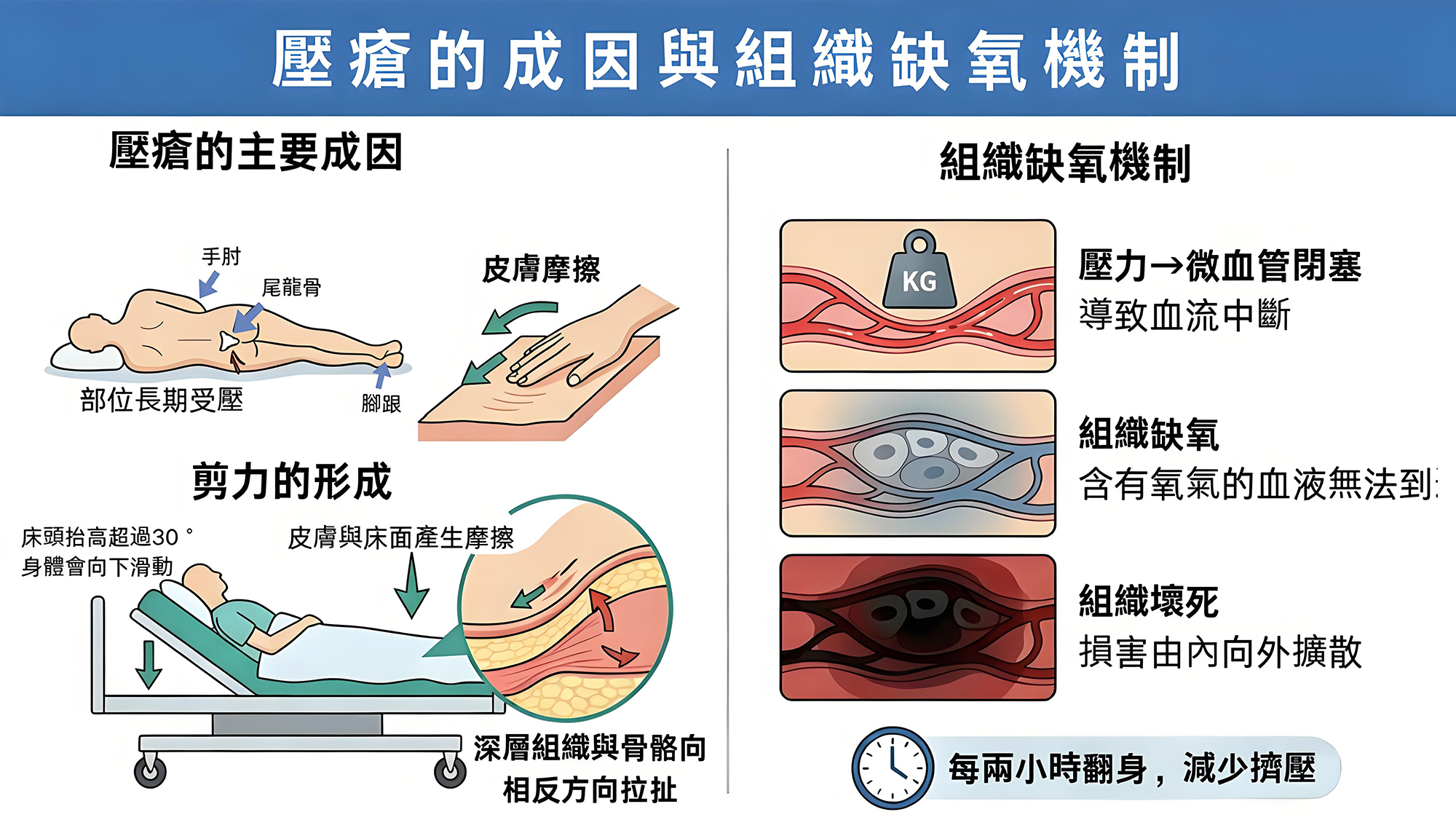
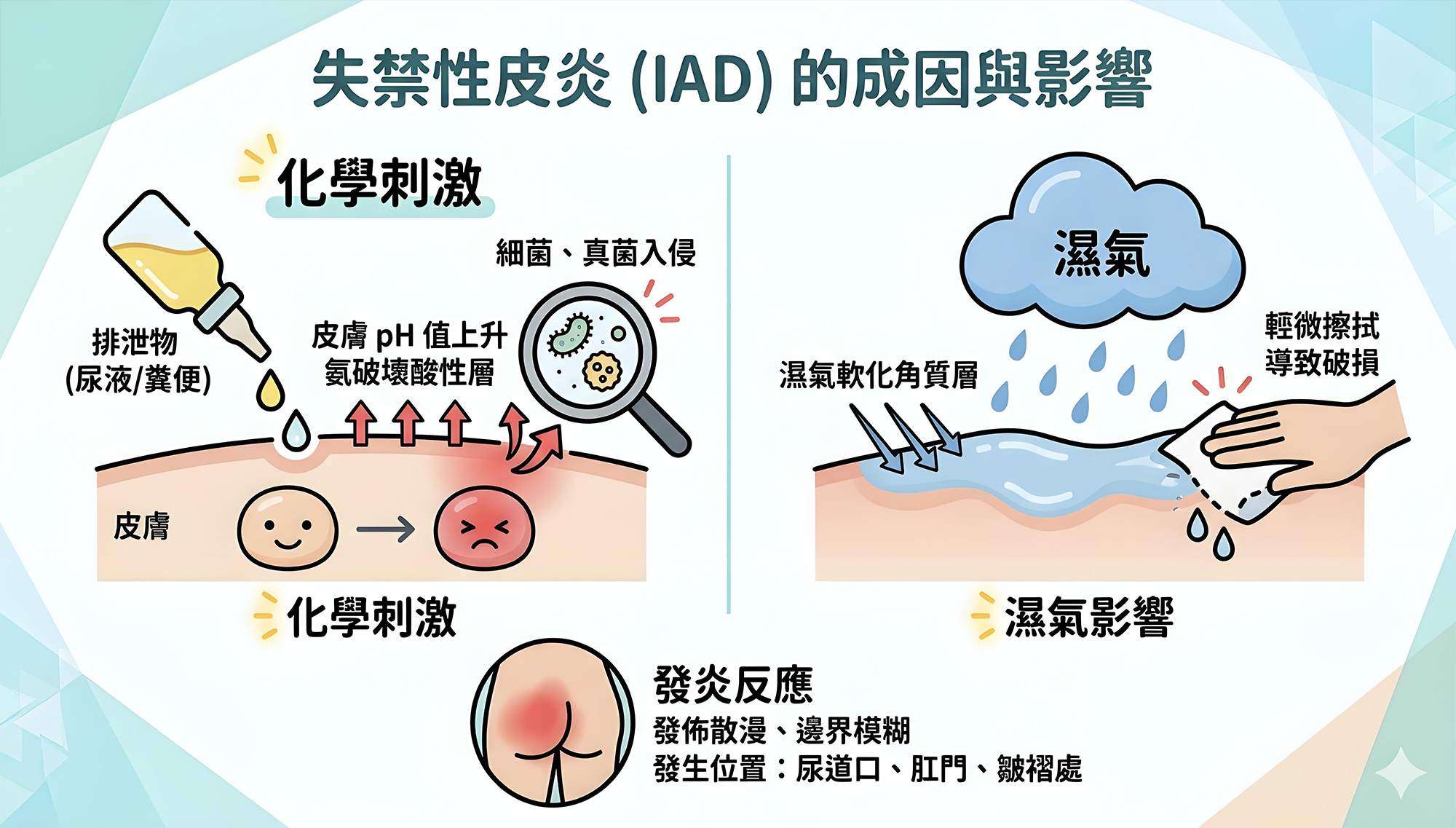
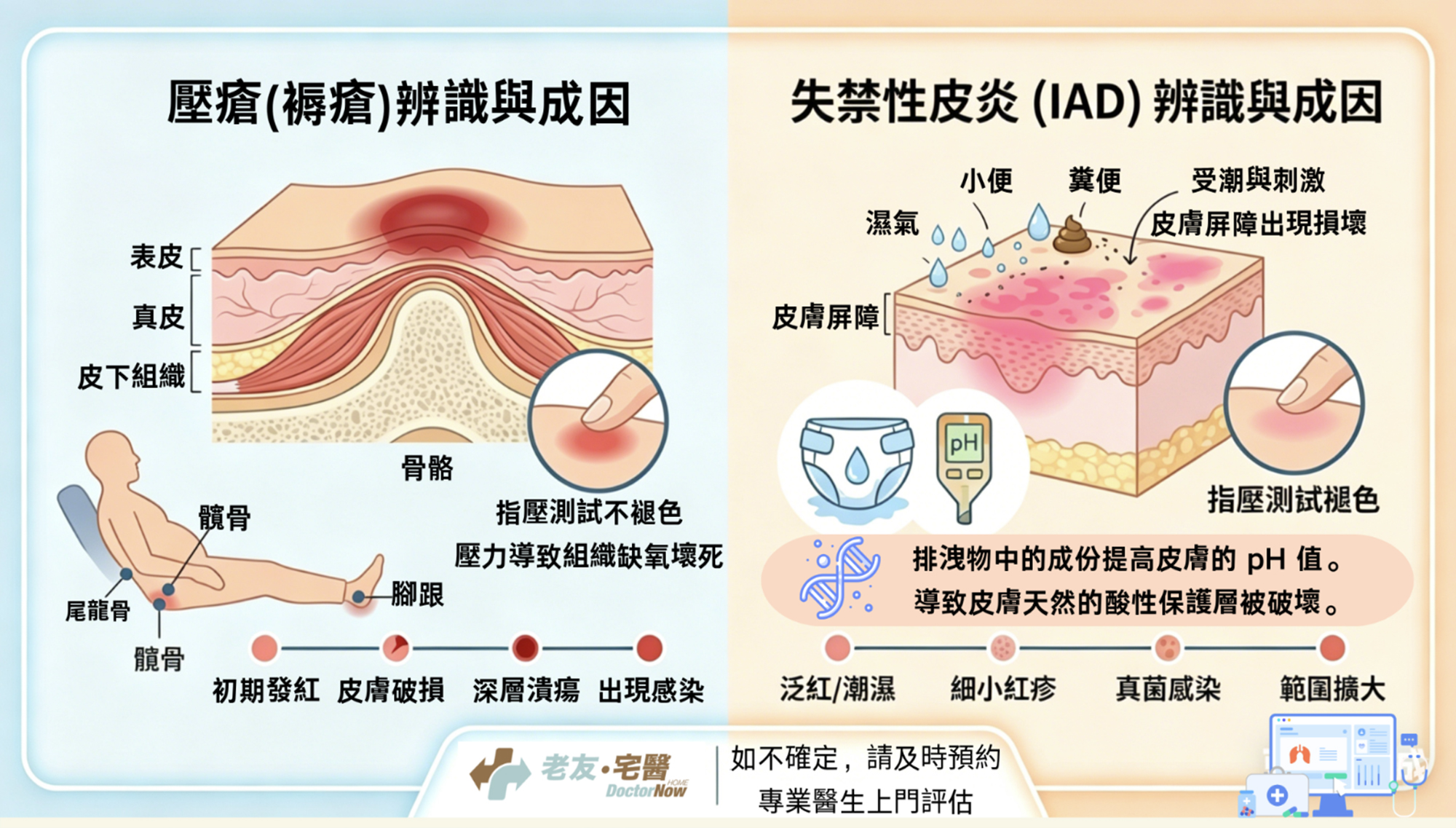
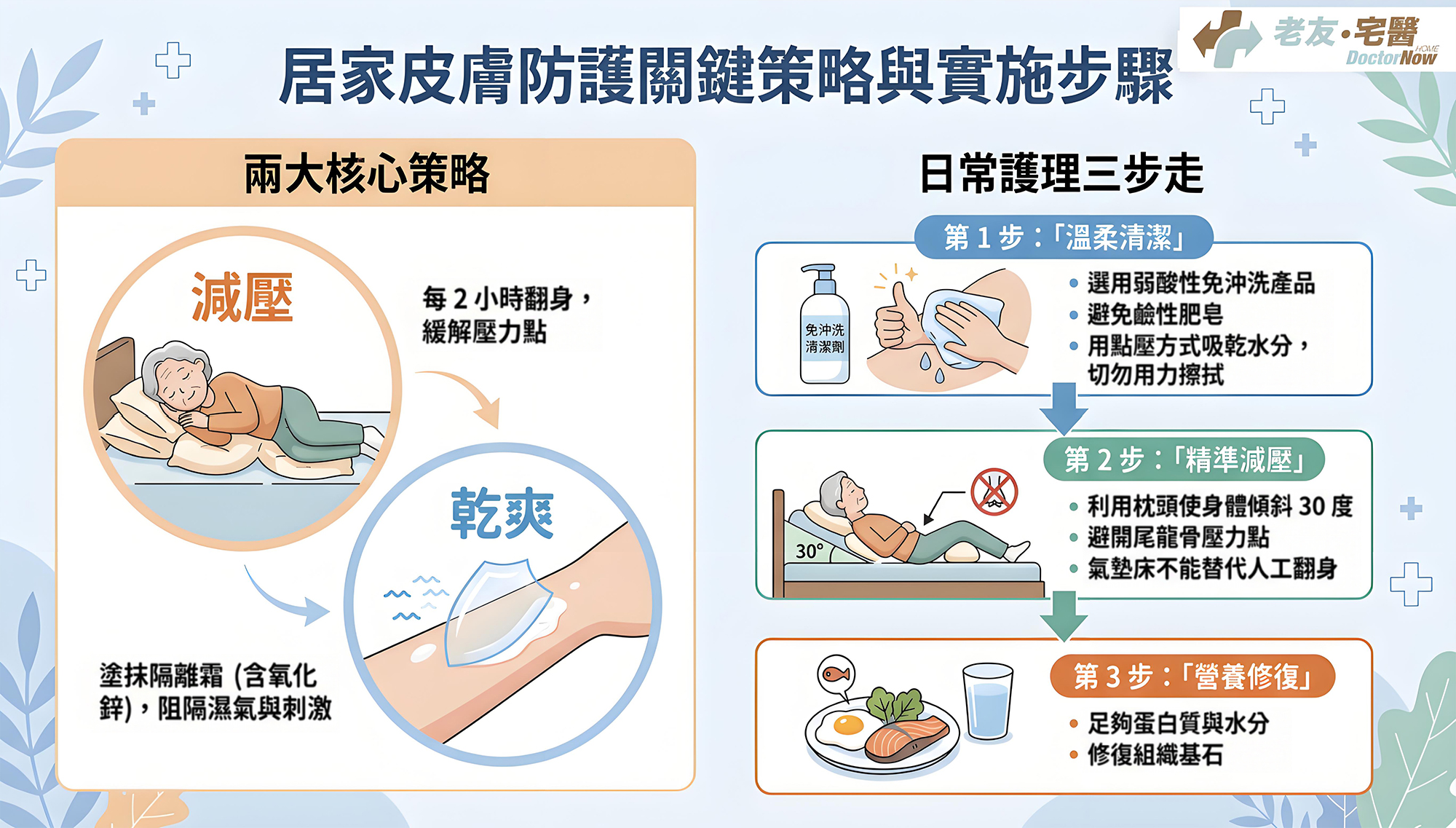
中西醫上門診症、資深護士進行傷口壓瘡護理與尿喉胃喉更換、物理治療師進行中風復健與心肺功能復原訓練等。
總結:
在家離世不是禁忌。透過專業的醫療支援與清晰的法律流程,家屬毋需擔心物業變成凶宅。若您正為家人的晚期照護或居家善終計劃感到迷茫,請不要獨自面對。隨時聯絡老友宅醫,獲得更專業、更有溫度的善終方案。